Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica – ABESO
Dra. Maria Edna de Melo CREMESP 106.455 – Responsável Científica pelo site da ABESO
epidêmicas. Uma grande preocupação médica é o risco elevado de doenças associadas ao
sobrepeso e à obesidade, tais como diabetes, doenças cardiovasculares (DCV) e alguns
cânceres. É importante o conhecimento das comorbidades mais frequentes para permitir o
forma que as intervenções adequadas possam ser realizadas para reduzir a mortalidade
associada.
Vários estudos têm demonstrado que a obesidade está fortemente associada a um risco
maior de desfechos, sejam cardiovasculares, câncer ou mortalidade. No estudo National Health
and Nutrition Examination Study III (NHANES III), que envolveu mais de 16 mil participantes,
a obesidade foi associada a um aumento da prevalência de diabetes tipo 2 (DM2), doença da
vesícula biliar, doença arterial coronariana (DAC), hipertensão arterial sistêmica (HAS),
osteoartrose (OA) e de dislipidemia. Resultados de outros estudos, entre eles o Survey of Health,
Ageing and Retirement in Europe (SHARE) e o Swedish Obese Study (SOS), apontam para uma
forte associação entre obesidade e a prevalência de doenças associadas e queixas de saúde
física.
A obesidade é causa de incapacidade funcional, de redução da qualidade de vida,
redução da expectativa de vida e aumento da mortalidade. Condições crônicas, como doença
renal, osteoartrose, câncer, DM2, apneia do sono, doença hepática gordurosa não alcoólica
(DHGNA), HAS e, mais importante, DCV, estão diretamente relacionadas com incapacidade
funcional e com a obesidade. Além disso, muitas dessas comorbidades também estão
diretamente associadas à DCV. Muitos estudos epidemiológicos têm confirmado que a perda de
peso leva à melhora dessas doenças, reduzindo os fatores de risco e a mortalidade.
1. Síndrome Metabólica
A síndrome metabólica (SM) representa um grupo de fatores de risco cardiometabólico
que incluem a obesidade abdominal combinada com a elevação da pressão arterial, glicemia de
jejum e triglicerídeos, e redução do nível de colesterol HDL. A presença de SM está associada a
um risco aumentado de eventos cardiovasculares e mortalidade.
A obesidade abdominal é uma parte fundamental da constelação de fatores de risco para
SM e está fortemente associada ao risco de DM2. Uma análise das associações entre fatores de
risco para SM em 2.735 participantes do Dallas Heart Study mostraram que o IMC maior foi
significativamente associado à SM em pacientes diabéticos e não diabéticos. Em um estudo
prospectivo de coorte que analisou a associação entre SM e diabetes tipo 2 entre 4.022 pacientes
com aterosclerose, obesidade abdominal foi o componente mais fortemente associado ao risco
do diabetes tipo 2. Dados de nove estudos europeus foram examinados para determinar a
associação entre SM e adiposidade abdominal em mais de 15 mil homens e mulheres. A
definição de SM foi preenchida em 41% dos homens e 37,9% das mulheres, e aqueles com SM
eram os mais obesos e tinham maior prevalência de DM2 do que os participantes não obesos.
A redução de peso, isoladamente ou em combinação com a intervenção do estilo de
vida, leva a redução significativa na prevalência de SM.
1.a. Diabetes Melito tipo 2
No Nurses’ Health Study o efeito da mudança de peso sobre o risco para diabetes foi
avaliado em 114.281 mulheres. A obesidade foi o principal fator de risco para DM2 durante o
seguimento de 14 anos. Entre as mulheres com ganho de peso de 5 kg a 7,9 kg, o risco relativo
de diabetes foi de 1,9 e para aquelas com ganho de peso de 8 kg a 10,9 kg, o risco relativo foi de
2,7. Em contrapartida, uma perda de 5 kg de peso resultou em uma redução de 50% no risco de
diabetes. Em outro estudo prospectivo de 20 anos de duração, com 7.176 homens britânicos, a
taxa de novos casos de diabetes foi de 11,4 por 1.000 pessoas/ano entre indivíduos obesos
contra 1,6 entre os indivíduos de peso normal (p < 0,0001), mas o efeito da mudança de peso
durante o seguimento de 5 anos sobre o desenvolvimento de diabetes documentou um risco
relativo de 0,62 entre os indivíduos que perderam peso, comparado com 1,0 para indivíduos
com peso estável e 1,76 entre aqueles que ganharam mais que 10% do peso corporal (p <
0,0001).
A perda de peso a longo prazo reduz o risco de DM2, como classicamente demonstrado
no estudo Diabetes Prevention Program (DPP). Além disso, a perda de peso tem o potencial de
melhorar o controle do DM2. A perda de peso também foi associada à melhora do controle do
diabetes no Look AHEAD (Action for Health in Diabetes), um estudo randomizado de
O aumento de peso eleva significativamente o
risco a longo prazo de DM2.
A perda de peso reduz o risco de desenvolver
e melhora o controle do DM2.
intervenção intensiva no estilo de vida versus suporte e educação usuais em 5.145 pacientes
com DM2 e IMC > 25 kg/m². O grupo intensivo perdeu 8,6% do peso corporal em comparação
com 0,7% no grupo de apoio (p < 0,001). Em 1 ano, houve uma associação dessa diferença
encontrada com o controle do diabetes e redução nos fatores de risco cardiovasculares e no uso
de medicação.
1.b. Doença Cardiovascular
A obesidade é fator de risco independente para DCV, incluindo DAC, infarto do
miocárdio (IM), angina, insuficiência cardíaca congestiva (ICC), acidente vascular cerebral,
hipertensão e fibrilação atrial. Estudo recente com mais de 37 mil adolescentes mostrou que
aqueles com um IMC maior, mesmo dentro da faixa de normalidade, apresentam maior risco de
DAC na vida adulta.
Vários estudos a longo prazo têm investigado o papel da obesidade no risco de
desenvolvimento de DCV. O estudo Multiethnic Study of Atherosclerosis avaliou os efeitos da
obesidade sobre fatores de risco cardiovasculares e sobre os sinais subclínicos de DCV em
6.814 participantes sem DCV prévia. Hipertensão e diabetes, bem como achados
cardiovasculares subclínicos foram mais prevalentes em pacientes obesos do que em
participantes não obesos. Além disso, os dados coletados a partir da coorte original de 5.209
participantes do Framingham Heart Study com mais de 44 anos foram utilizados para avaliar o
efeito da obesidade sobre o risco de DCV (angina, IAM, DAC ou acidente vascular cerebral),
DM2, HAS e hipercolesterolemia. Durante o acompanhamento, o risco relativo ajustado para a
idade para DCV foi de 1,46 nos homens e 1,64 nas mulheres, e para hipertensão foi ainda maior
entre homens e mulheres obesos (2,21 e 2,75, respectivamente).
Em uma análise separada do Framingham Heart Study, o risco de DCV foi avaliado
entre homens e mulheres obesos com DM2 versus sujeitos não obesos. Durante um período de
seguimento de 30 anos, o risco de DCV foi de 54,8% em mulheres com peso normal versus
78,8% entre as mulheres obesas com DM2, e 78,6% versus 86,9% entre os normais e os homens
obesos com DM2, respectivamente.
O estudo The International Day for the Evaluation of Abdominal Obesity (IDEA)
avaliou a circunferência da cintura, DCV e DM2 em 168 mil pacientes de atenção primária, em
63 países. Globalmente, 24% dos homens e 27% das mulheres eram obesos, e o risco de DCV e
DM2 foi fortemente associado ao IMC e à circunferência da cintura. Finalmente, entre 7.176
Adolescentes que apresentam maior IMC, mesmo dentro da
faixa considerada normal, têm maior risco de doença arterial
coronariana na vida adulta.
homens britânicos seguidos por 20 anos, a taxa de DCV importante foi 24,9/1.000 em obesos
versus 13,9/1.000 entre indivíduos de peso normal.
O Framingham Heart Study também documentou que a obesidade aumenta o risco de
fibrilação atrial. Os 5.282 participantes (dos quais 55% eram mulheres) sem fibrilação atrial no
início do estudo foram classificados como normais, pesados e obesos. Durante um seguimento
médio de 13,7 anos, foi observado em homens e mulheres um aumento de 4% no risco de
fibrilação atrial para cada unidade de aumento do IMC.
A hipertensão arterial, um fator de risco para DCV, está fortemente relacionada com a
obesidade. O Women’s Health Study encontrou uma associação significativa entre a obesidade e
o desenvolvimento de HAS e DM2. Nesta análise de 38.172 mulheres livres de diabetes e DCV
no início, com média de 10,2 anos de seguimento, a taxa de incidência de DM2 ajustada para
idade/1.000 casos em mulheres obesas foi de 7,6 em pacientes normotensas (120/75) versus
20,5 entre as hipertensas. Além disso, uma associação significativa entre IMC e hipertensão
arterial foi observada no estudo Nord-Trondelag Study. Entre os mais de 30 mil homens e
mulheres acompanhados por pelo menos 20 anos, sem hipertensão, diabetes ou DCV no início,
o risco de hipertensão arterial foi aumentado 1,4 vezes entre os homens e mulheres que
apresentaram aumento no IMC em comparação com aqueles que mantiveram o IMC estável.
2. Doenças Respiratórias
A apneia obstrutiva do sono compreende episódios de obstrução total (apneia) ou
parcial (hipopneia) da via aérea durante o sono, sendo o sobrepeso um importante fator de risco
para essa condição. Um aumento de peso de 10% em 4 anos está associado a um aumento de
seis vezes no risco de desenvolver a síndrome da apneia obstrutiva do sono (SAOS). Além
disso, estudos epidemiológicos prospectivos demonstraram que doenças do sono predispõem à
obesidade. Homens apresentam um risco maior de desenvolver a doença e a idade é um fator de
risco adicional. Durante o sono, interrupções no fluxo maiores que 8 segundos em crianças e
maiores que 10 segundos em adultos são consideradas anormais e caracterizam a condição de
apneia. A SAOS é definida pela presença de pelo menos cinco episódios de apneia e/ou
hipopneia por hora de sono, associada à sonolência diurna. Por esses critérios, SAOS ocorre em
4% dos homens e 2% das mulheres de 30 a 60 anos de idade.
Obesidade é o maior fator de risco para o desenvolvimento de apneia do sono, que está
presente em 40% dos obesos sem queixas sugestivas, em 55% dos adolescentes submetidos à
cirurgia bariátrica e em 71% a 98% dos obesos mórbidos. Os principais critérios de gravidade
baseiam-se no número de episódios por hora de sono (índice apneiahipopneia, IAH): de 5 a 15
corresponde a leve, de 15 a 30 corresponde a moderada e de 31 ou mais corresponde a grave. A
Para cada 5 unidades a mais no IMC, o risco de fibrilação atrial
aumenta 4%.
SAOS potencialmente resulta em uma série de complicações, incluindo hipertensão pulmonar,
insuficiência cardíaca direita, hipertensão arterial sistêmica resistente a drogas, acidente
vascular cerebral e arritmias noturnas potencialmente fatais.
O efeito do ganho de peso em distúrbios respiratórios do sono foi avaliado em um
estudo americano prospectivo de 2.968 homens e mulheres com IMC médio inicial de cerca de
29 kg/m², com média de idade de 62 anos. Os participantes foram examinados no início e depois
de 5 anos. Um aumento de 10 kg conferiu um risco de desenvolvimento de SAOS com IAH >
15 de 5,2 vezes nos homens e de 2,5 vezes nas mulheres. O estudo SOS, que avaliou 1.729
pacientes obesos mórbidos submetidos à cirurgia bariátrica e 1.748 à terapia conservadora como
grupo controle, documentou redução nos sintomas de SAOS no grupo operado em 2 anos,
incluindo apneia (24% para 8%), roncos (44,5% para 10,8%) e sonolência diurna (25,8% para
12,7%).
3. Doenças do Trato Digestório
3.a. Doenças da vesícula biliar
As doenças da vesícula biliar, ou colecistopatias, são causas comuns de internação,
especialmente entre as mulheres. Um estudo inglês que analisou os dados de 1,3 milhões de
mulheres com idade média de 56 anos, representando 7,8 milhões pessoas/ano de seguimento,
documentou que as mulheres com IMC maior no início do estudo (ajustadas para idade e nível
socioeconômico) tinham mais chance de ser internadas e passar mais dias no hospital por
doenças da vesícula biliar. Globalmente, 25% dos dias de hospitalização por doenças da
vesícula biliar foram atribuídos à obesidade.
Em uma avaliação prospectiva do Health Professionals Follow-up Study, a associação
entre obesidade abdominal e a incidência de litíase biliar sintomática foi determinada em uma
coorte de 30 mil homens sem litíase prévia e que forneceram os dados completos sobre as
medidas de cintura e quadril. Homens com IMC ≥28,5 kg/m² apresentaram um risco 2,49 vezes
maior de desenvolver cálculos biliares comparados com homens com IMC normal (< 22,2
kg/m²).
O estudo sueco Twin Registry Study avaliou os efeitos do excesso de peso e obesidade
na litíase biliar sintomática em quase 60 mil participantes. Sobrepeso e obesidade foram ambos
associados a um aumento significativo no risco de litíase biliar sintomática (1,86 e 3,38,
respectivamente).
3.b. Pancreatite aguda
A pancreatite aguda está intimamente associada à obesidade e uma série de estudos tem
mostrado que a obesidade aumenta a gravidade e a mortalidade por pancreatite aguda. A
obesidade é um fator de risco principal para complicações locais, falência de órgãos e morte por
pancreatite aguda. Em uma meta-análise de cinco estudos, incluindo um total de 739 pacientes,
a obesidade foi identificada como um fator de risco para o desenvolvimento de complicações
locais e sistêmicas na pancreatite aguda e foi também associada ao aumento da mortalidade. A
obesidade aumenta o risco de pancreatite aguda grave 2,9 vezes. Entre estes pacientes obesos,
observa-se um risco 2,3 vezes maior de complicações sistêmicas e 3,8 vezes maior de
complicações locais; além da mortalidade ser 2,1 vezes maior.
3.4. Doença hepática gordurosa não alcoólica
A DHGNA representa um espectro de distúrbios que vão desde a esteatose à esteatohepatite
e, finalmente, cirrose e hepatocarcinoma. A patogênese da DHGNA permanece
parcialmente conhecida e o estresse oxidativo ligado à obesidade é um dos mecanismos
possivelmente envolvidos. A DHGNA está associada à obesidade, dislipidemia, hipertensão e
resistência à insulina, os componentes da SM, que aumentam o risco cardiovascular. Ela afeta
entre 15% e 30% da população em geral, e tem uma prevalência de cerca de 70% em pessoas
com diabetes tipo 2.
Um estudo em nosso meio avaliou o papel do estresse oxidativo no fígado de 39
pacientes obesos mórbidos submetidos à derivação gástrica em Y-de-Roux (DGYR),
submetidos à biópsia hepática durante a operação. A histologia mostrou DHGNA em 92,3% dos
pacientes, dos quais 43,6% com esteato-hepatite, 48,7% com esteatose isolada e apenas 7,7%
com fígado normal. A cirrose hepática estava presente em 11,7% daqueles com esteato-hepatite.
O estresse oxidativo foi medido através da concentração de hidroperóxidos no tecido hepático,
cuja concentração estava aumentada no fígado de pacientes com DHGNA quando comparado à
esteatose isolada e ao grupo com histologia normal. Variáveis bioquímicas hepáticas foram
normais em 92,3% dos casos, não havendo diferença entre DHGNA e esteatose isolada,
demonstrando que a maior parte dos pacientes com DHGNA apresenta valor de transaminases
normais.
A perda de peso após cirurgia bariátrica sobre a inflamação e fibrose relacionadas com a
DHGNA foi avaliada em 18 pacientes com DHGNA submetidos a DGYR. Uma biópsia
hepática foi obtida na operação e, após 2 anos, estes pacientes foram submetidos à biópsia
hepática percutânea. Dos 67% que tinham esteato-hepatite (5,5% com cirrose) e dos 33% que
apresentavam esteatose hepática isolada, depois de uma perda média do excesso de peso
superior a 60%, a esteatose desapareceu em 84% e a fibrose desapareceu em 75% dos pacientes.
Em obesos não mórbidos, o aumento da atividade física, redução da ingestão calórica e uso de
medicações antiobesidade em casos selecionados podem ser uma eficaz terapia para a DHGNA.
A perda de 60% do excesso de peso, após cirurgia bariátrica,
leva à resolução de 84% de esteatose e 75% de fibrose em
pacientes com doença hepática gordurosa não alcoólica.
4. Doenças Psiquiátricas
Uma associação entre obesidade e transtorno depressivo maior foi reconhecida há muito
tempo, embora uma associação causal entre obesidade e depressão seja incerta. É digno de nota
que medicamentos antidepressivos estão associados ao ganho de peso. O levantamento
epidemiológico The National Epidemiologic Survey on Alcohol and Related Conditions
verificou a relação entre IMC e transtornos psiquiátricos em mais de 40 mil indivíduos, sendo
que o IMC foi significativamente associado a alterações de humor, ansiedade e transtornos de
personalidade, com uma razão de chances para transtorno psiquiátrico de 1,21 entre os obesos e
2,08 entre os obesos com IMC ≥40 kg/m², e uma razão de chances para transtorno depressivo
maior de 1,53 entre os obesos e 2,02 entre os obesos com IMC ≥40 kg/m².
O Behavioral Risk Factor Surveillance System, que incluiu 217.379 adultos, concluiu
que adultos com depressão atual ou um diagnóstico de depressão ou ansiedade foram
significativamente mais propensos a ter comportamentos pouco saudáveis como tabagismo,
obesidade, inatividade física e consumo excessivo de álcool. A razão de chance ajustada para
depressão e obesidade foi de 1,6 versus 1 para os indivíduos não obesos, aumentado com a
gravidade do transtorno depressivo maior. A prevalência de transtorno depressivo maior,
moderado ou grave aumentou de 6,5% com IMC normal para 25,9% com IMC > 35 kg/m². A
prevalência de obesidade foi de 25,4% entre os que não tinham transtorno depressivo maior,
versus 57,8% naqueles com transtorno depressivo maior moderado a grave. Apesar da ausência
de um nexo causal entre a obesidade e o transtorno depressivo maior, uma consciência dessa
relação e a possibilidade de melhorar a depressão e a qualidade de vida, recomendando
intervenções adequadas para perda de peso, são necessárias.
5. Neoplasias
A associação entre obesidade e câncer é confirmada em vários estudos prospectivos. A
associação mais forte é entre um IMC elevado e o risco de câncer. Um grande estudo
prospectivo americano, o American Cancer Prevention Study II, que envolveu uma coorte de
mais de 900 mil indivíduos sem neoplasias em 1982, seguidos durante uma média de 16 anos,
encontrou uma associação significativa entre obesidade e câncer. Entre aqueles com um IMC de
40 kg/m², a mortalidade por todas as causas de câncer foi 52% maior nos homens e 62% maior
em mulheres do que entre aqueles com um IMC normal. O IMC também foi significativamente
associado à maior taxa de morte por câncer de esôfago, cólon e reto, fígado, vesícula, pâncreas,
rim, linfoma não Hodgkin e mieloma múltiplo. No estudo britânico Million Women Study, o
aumento do IMC foi associado a um aumento significativo no risco de dez dos 17 tipos mais
A prevalência de obesidade é mais que o dobro em
pacientes com transtorno depressivo moderado ou grave:
25,4% vs. 57,8%.
comuns de neoplasia. Mais de 1,2 milhões de mulheres do Reino Unido, com idade entre 50 a
64 anos, durante 1996 e 2001, foram recrutadas e seguidas por uma média de 7 anos. O aumento
do IMC foi associado a um aumento da incidência de câncer em qualquer sítio.
Um estudo prospectivo avaliou o efeito do IMC e ganho de peso na incidência de câncer
de próstata e de mortalidade entre 287.700 homens no NIH-AARP Diet and Health Study.
Durante um seguimento médio de 5 a 6 anos, o risco relativo de mortalidade por câncer de
próstata foi de 1,46 e 2,12 para obesos grau 1 e 2, respectivamente. Em outro estudo com 70 mil
homens, o risco de câncer de próstata de alto grau não metastático e metastático foi aumentado
com a obesidade (1,2 e 1,5 vezes, respectivamente), e o risco de câncer de alto grau não
metastático foi reduzido para 0,58 com perda de peso superior a 5 kg.
No Health Professionals Follow-up Study, uma associação significativa entre obesidade
e câncer de cólon foi observada em homens. Este estudo prospectivo de 18 anos de duração,
com 46.349 homens que estavam livres do câncer no início, encontrou um risco multivariado
para câncer de cólon aumentado a partir do IMC de 22,5 kg/m², mas mais elevado (risco de
2,29) a partir do IMC de 30 kg/m². Cerca de 30% dos casos de câncer de cólon foram atribuídos
ao sobrepeso e à obesidade. Na Investigação Prospectiva Europeia em Câncer e Nutrição
(EPIC), foi avaliada a associação entre o risco de câncer de cólon e reto e carcinoma de células
renais e o peso corporal em mais de 368 mil homens e mulheres livres de neoplasia, que foram
seguidos por uma média de 6,1 anos. O IMC maior ou igual a 29,4 kg/m² foi significativamente
associado ao risco de câncer de cólon em homens, mas não nas mulheres (risco relativo [RR] =
1,55, p = 0,006). O risco relativo para o carcinoma de células renais associado ao aumento do
IMC em mulheres foi 2,25 (p = 0,009; IMC > 29 kg/m²), mas nenhum aumento significativo foi
observado para os homens.
6. Osteoartrose
A obesidade está fortemente relacionada a um risco aumentado de OA do joelho e a
uma associação moderada com OA do quadril. Podendo acometer aqueles pacientes que são
metabolicamente normais, a presença de OA realça a capacidade da obesidade promover outras
doenças em vários órgãos e sistemas, indicando que a obesidade é uma condição patológica e
quase sempre associada a outras doenças secundárias, sejam metabólicas ou não.
A relação entre a OA de quadril e joelho e obesidade foi verificada no Rotterdam Study.
Após uma confirmação radiográfica de OA no início do estudo, 3.585 pacientes foram seguidos
por uma média de 6,6 anos. O IMC > 27 kg/m2 foi associado a um risco 3,3 vezes maior de OA
e de progressão da OA no joelho, mas não no quadril.
Em um estudo longitudinal de mais de 4 anos na população de 715 mulheres de
Chingford, com idade média de 54 anos no início do estudo, aquelas no tercil de IMC superior
tiveram um risco aumentado de OA do joelho em comparação com as mulheres em menor tercil
de IMC.
No Framingham Heart Study, o efeito da obesidade sobre o risco aumentado de OA do
joelho foi determinado em pacientes idosos sem OA do joelho na linha de base. Entre os 598
pacientes que desenvolveram OA ao longo de um seguimento de dez anos, o risco de OA foi
aumentado em 1,6 vezes para cada 5 unidades de aumento do IMC.
7. Impacto da Obesidade na Mortalidade
O resultado da carga adicionada de doenças associadas à obesidade é o aumento da
mortalidade, que é bem estabelecido nesta população. Um grande número de estudos
epidemiológicos, como Nurses’ Health Study, NHANES, Women’s Health Initiative
Observational Study e o American Cancer Society, estabeleceu um aumento significativo na
mortalidade cardiovascular e não cardiovascular associada à obesidade. Um aumento de anos de
vida perdidos foi encontrado entre obesos versus não obesos em uma análise do NHANES. Em
geral, o número de anos de vida perdidos foi de 1 a 9, para aqueles com IMC baixo (< 17 a 19
kg/m²), comparativamente com 9 a 13 para aqueles com um IMC elevado (≥35 kg/m²). Para
estes resultados contribuíram não apenas o peso atual, mas principalmente a idade com que a
obesidade foi iniciada.
Recentemente, foi feita uma subanálise do estudo prospectivo Nurses’ Health Study, em
mulheres que sobreviveram pelo menos até a idade de 70 anos. O estudo analisou a
sobrevivência saudável, ou seja, definida como ausência de 11 das principais doenças crônicas e
ausência de prejuízos mentais e cognitivos. Das 17.065 mulheres que sobreviveram pelo menos
até a idade de 70 anos, 1.686 (9,9%) preencheram os critérios de sobrevivência saudável. O
aumento do IMC na linha de base foi significativamente associado a uma redução linear na
razão de chances de sobrevivência saudável após ajustes para diversos estilos de vida e variáveis
dietéticas. Comparadas com as mulheres magras (IMC 18,5 a 22,9 kg/m²), as mulheres obesas
(IMC > 30 kg/m²) tinham 79% menos chances de sobrevivência saudável. Além disso, quanto
maior o peso adquirido a partir dos 18 anos até a idade de 55 anos, menos provável foi ter uma
sobrevivência saudável após a idade de 70 anos. A menor probabilidade de sobrevivência
saudável ocorreu entre as mulheres que tinham sobrepeso com 18 anos e ganharam mais de dez
quilos, em relação às mulheres magras que mantiveram o peso estável. Esse estudo proveu
evidência de que a adiposidade na idade adulta é fortemente relacionada com a redução da
probabilidade de sobrevivência saudável entre as mulheres longevas, e enfatiza a importância da
manutenção de um peso saudável desde a idade adulta jovem.
Estudos de pacientes submetidos à cirurgia de DGYR para obesidade mórbida têm
demonstrado reduções significativas na mortalidade associadas à perda substancial de peso. Em
um estudo retrospectivo avaliando mortalidade em 7.925 pacientes cirúrgicos e 7.925 controles
com obesidade grau III que foram pareados por idade, sexo e IMC, seguidos por uma média de
7,1 anos, a mortalidade diminuiu em 40% (57,1 para 37,6/10.000 doentes/ano), em 56% para
mortalidade por DAC, 92% por diabetes e 60% por câncer (p < 0,01 para todos). No estudo
prospectivo SOS, uma redução da mortalidade geral foi relatada após 10,9 anos de seguimento,
onde a mudança de peso médio foi de 2% no grupo controle e de 14% a 25% no grupo operado,
dependendo do procedimento. A taxa de risco ajustado para a mortalidade foi 29% menor no
grupo cirúrgico em relação ao grupo não operado.
Outras Doenças Associadas à Obesidade
Além das doenças acima, uma série de outras doenças, que podem acometer qualquer
órgão ou sistema, foi reconhecida como associada ao aumento de peso. Podem ser citadas a
doença do refluxo gastroesofágico, a asma brônquica, insuficiência renal crônica, infertilidade
masculina e feminina, disfunção erétil, síndrome dos ovários policísticos, veias varicosas e
doença hemorroidária, hipertensão intracraniana idiopática (pseudotumor cerebri), disfunção
cognitiva e demência.
Além da maior presença de doenças, a obesidade perturba o diagnóstico e o tratamento
devido à dificuldade oferecida a alguns procedimentos e limitação técnica de alguns
equipamentos para esses pacientes.
Bibliografia Recomendada:
1. Mancini MC. Obesidade e Doenças Associadas. In: Mancini MC, Geloneze B, Salles JEN, Lima JG, Carra
MK. Tratado de Obesidade. Itapevi: AC Farmacêutica. 2010; 253--264.
2. Tirosh A, et al. Adolescent BMI Trajectory and Risk of Diabetes versus Coronary Disease. N Eng J Med.
2011. 364(14),1315-1325.
 A obesidade tornou-se uma epidemia global, segundo a Organização Mundial da Saúde ligada à Organização das Nações Unidas. O problema vem atingindo um número cada vez maior de pessoas em todo o mundo e entre as principais causas desse crescimento estão o modo de vida sedentário e a má alimentação.
A obesidade tornou-se uma epidemia global, segundo a Organização Mundial da Saúde ligada à Organização das Nações Unidas. O problema vem atingindo um número cada vez maior de pessoas em todo o mundo e entre as principais causas desse crescimento estão o modo de vida sedentário e a má alimentação. Segundo José Carlos Pareja, médico especialista em cirurgia de redução de estômago, a taxa de mortalidade entre homens obesos de 25 a 40 anos é 12 vezes maior quando comparada à taxa de mortalidade entre indivíduos de peso normal. O excesso de peso e de gordura no corpo desencadeia e piora problemas de saúde que poderiam ser evitados. Em alguns casos, a boa notícia é que a perda de peso leva à cura, como no caso da asma, mas em outros, como o infarto, não há solução. Se você ainda tem dúvidas dos problemas que a obesidade pode trazer, listamos as doenças que, comprovadas por pesquisas científicas, são geradas pelo excesso de peso.
Doenças do coração
As primeiras doenças que costumam afetar o obeso são as do coração. Segundo José Carlos Pareja, que também é diretor do Centro de Cirurgia da Obesidade de Campinas (CCOC), o coração de uma pessoa acima do peso tem que “trabalhar” mais. “Se seu peso ideal é 70kg, seu coração foi feito para trabalhar num corpo de 70 kg. Se você pesa 100, ele tem que trabalhar para um corpo de 70 e mais um de 30 e fica sobrecarregado”. Entre as várias doenças do coração está a hipertrofia ventricular, que é o aumento do músculo do coração por excesso de trabalho. A hipertrofia pode evoluir para a insuficiência e gerar arritmia e também aumenta o risco de um acidente vascular cerebral e morte súbita.
A hipertensão é outro problema comum entre os obesos. Um estudo americano mostrou que 75% dos hipertensos são obesos. O motivo é a alta produção de insulina – por isso muitas vezes o obeso não é diabético, mas tem problema com a pressão alta. A insulina funciona na manutenção do tamanho dos vasos sanguíneos e também favorece a absorção de água e sódio. Uma alimentação não-balanceada somada à compressão dos vasos sanguíneos resulta na pressão alta, que aumenta os problemas no coração. Segundo a Sociedade Brasileira de Hipertensão, o problema é a causa de 40% das mortes por acidente vascular cerebral.
 Trombose
TromboseComo o coração do obeso funciona com dificuldade, há um mau bombeamento de sangue para o corpo inteiro, gerando doenças ligadas ao sistema vascular. É comum que obesos tenham varizes nas pernas e enfrentem um risco maior de ter trombose – acúmulo de coágulos de sangue dentro de vasos sanguíneos. Uma pesquisa publicada no American Journal of Medicine, em 2005, mostrou que os pacientes obesos tinham 2,5 vezes mais chance de ter trombose do que os indivíduos não obesos. E esse risco foi maior entre as mulheres obesas do que entre os homens obesos (2,75 contra 2,02, respectivamente) e entre os pacientes obesos com menos de 40 anos, em relação aos mais velhos.
Apnéia
Segundo o endocrinologista Marcio Mancini, presidente da Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica (Abeso), a parada respiratória involuntária durante o sono, muito comum entre os obesos, é pouco conhecida e muito grave. O problema atinge mais da metade dos obesos mórbidos. A apnéia acontece mais nos obesos porque eles têm excesso de gordura na região do pescoço e a faringe fica mais estreita, facilitando o fechamento involuntário. Na posição horizontal do corpo durante o sono, a expansão do pulmão para a respiração também é mais difícil. Mancini explica que quem sofre de apneia não tem um sono normal e enfrenta problemas durante o dia, como cansaço, dificuldade de concentração e até mesmo pressão alta.
Esteatose hepática
É o acumulo de gordura no fígado, órgão responsável pelo metabolismo dos lipídeos, que viram glicose e vão para o sangue. Quando há um excesso de gordura ingerida, o fígado não consegue metabolizar tudo e parte se acumula no órgão, que pode desenvolver cirrose ou fibrose. A cirrose é normalmente associada à ingestão de álcool, mas neste caso, pode aparecer em pessoas que não bebem. Segundo o endocrinologista Marcio Mancini, um estudo do Hospital das Clínicas de São Paulo mostrou que 67% dos obesos que fizeram a operação de redução de estômago apresentavam excesso de gordura no fígado e 5,5% deles tinham sinais de cirrose. Após a cirurgia bariátrica, a esteatose desapareceu em 84% e a cirrose, em 75% dos pacientes. Mancini alerta para a dificuldade de diagnóstico. “Metade dos pacientes que fazem ultrassom não consegue saber que está com essa doença, porque é difícil de enxergar. Mas quase todo obeso em fase de obesidade mórbida tem altos níveis de gordura do fígado”.
Depressão
O problema psiquiátrico afeta uma grande quantidade de obesos. Segundo o médico José Carlos Pareja, estatísticas mostram que, na população, 30% das pessoas terão algum tipo de depressão ao longo da vida. Já entre os obesos, esse número sobre para 89%. “São pessoas que sofrem muito com a autoestima, principalmente na adolescência, uma fase em que é importante a socialização. A depressão é uma doença tão importante quanto a pressão alta”.
A asma está relacionada à presença de uma substância produzida no tecido adiposo chamada eotaxina, capaz de provocar o fechamento dos brônquios. Estudos já mostraram que, quanto maior o índice de massa corporal, maior a quantidade de eotaxina produzida pelo corpo. Por isso, os obesos sofrem mais de asma. “Muitos pacientes meus que tinham graves crises de asma deixaram de ter problemas depois de perder peso. Para muitos obesos que têm asma, a cura é o emagrecimento”, diz Marcio Mancini. Ele também afirma que as pesquisas americanas sugerem um paralelo entre o crescimento do número de obesos e de asmáticos nos Estados Unidos, que têm o maior percentual de obesos no mundo. Entre 1960 e 1994, o número de americanos obesos aumentou de 12,8 para 22,5%. O número de asmáticos entre 1980 e 1994 subiu de 3,1 para 5,4%.
 Infertilidade e gravidez de risco
Infertilidade e gravidez de risco A produção de hormônio anormal das mulheres obesas desencadeia uma série de problemas relacionados à gravidez. A alta taxa de gordura no corpo provoca maior produção de testosterona – hormônio masculino –, a menstruação fica irregular e a mulher tem mais dificuldade para engravidar. A gravidez da mulher obesa costuma ser de alto risco. Ela pode abortar devido à pressão alta e o bebê também pode ser afetado. Um estudo lançado na última semana na revista da Associação Americana de Medicina mostrou que as obesas têm o dobro de chance de ter filhos com problemas congênitos, como má formação da medula espinhal (que pode levar a um aborto ou a falta de movimento dos membros inferiores) e do coração. O diabetes do tipo 2, que afeta muitas mulheres obesas, também é um fator de risco para gerar problemas no sistema nervoso central e no coração do bebê. Os resultados de ultrassonografia também são mais imprecisos em mulheres obesas, pois a camada de gordura abdominal atrapalha o exame.
Neoplasia
Esse tipo de crescimento desordenado de células, que pode ser benigno ou virar um câncer, é facilitado pelo aumento de peso. Obesos têm deficiência de um tipo de linfócito chamamo "natural killer" (assassino natural) que combate células mutantes. “Muitos casos de câncer são combatidos pelo nosso corpo porque essas células atuam em nossa defesa. Mas, no caso do obeso, as células não conseguem combater sozinhas e o tumor pode se desenvolver”, afirma Marcio Mancini. De acordo com o médico José Carlos Pareja, o aumento de massa corpórea é um fator de risco para mulheres desenvolverem câncer de mama e de endométrio. Ele alerta para a dificuldade de diagnóstico e de tratamento em pacientes obesos devido à camada de gordura muito espessa. “O tratamento do câncer em um obeso não é mais difícil, mas como o diagnóstico pode ser tardio, a cura pode ficar mais difícil”.
Estudos científicos já haviam provado a ligação entre alguns tipos de câncer e a obesidade. No ano passado, uma dissertação de mestrado da Faculdade de Medicina da USP mostrou que pacientes obesos que reduziram o tamanho do estômago por cirurgia tiveram a produção de linfócito natural killer aumentada após seis meses.
 Colesterol alto
Colesterol altoOs obesos têm baixa taxa de HDL, o colesterol bom que diminui o risco de ataque cardíaco e ajuda a remover o colesterol ruim das paredes das artérias. O acúmulo de gordura dentro dos vasos pode causa entupimento e até um infarto. Um estudo recente da Universidade Estadual de Campinas apontou que o índice de colesterol alto, um problema mais comum em adultos, está atingindo também os mais novos. Dos quase 2 mil jovens e crianças entre 2 e 19 anos que foram atendidos no Hospital das Clínicas da Unicamp, 44% apresentaram alteração nos níveis de colesterol, e a principal causa foi o excesso de peso.
No Brasil, existem de 7 a 8 milhões de pessoas com diabetes do tipo 2. Isso representa 5% da população, porcentagem que é a média em outros lugares do mundo. Porém, segundo o médico José Carlos Pareja, mais de 70% dessas pessoas com diabetes têm algum grau de peso acima do normal. O diabetes tem fatores genéticos, mas quanto maior o peso de uma pessoa, maior a chance de ele aparecer. Isso acontece porque o aumento do peso e da gordura no corpo ocasiona uma resistência à ação da insulina, o hormônio que auxilia o organismo a regular os níveis de glicose.
Obesidade, nediez ou pimelose
(do grego pimelē = gordura e ose processo mórbido)
| Classificação e recursos externos | |
| Silhuetas representando corpo saudável, com sobrepeso e obeso. | |
| CID-10 | E66 |
| CID-9 | 278 |
| DiseasesDB | 9099 |
| MedlinePlus | 003101 |
Classificação
IMC
- Equação: IMC = kg / m2
| IMC | Classificação |
|---|---|
| < 18.5 | Abaixo do Peso |
| 18.5–24.9 | Peso normal |
| 25.0–29.9 | Sobrepeso |
| 30.0–34.9 | Obesidade grau I |
| 35.0–39.9 | Obesidade grau II |
| ≥ 40.0 | Obesidade grau III |
Circunferência da cintura
[editar] Medição da gordura corporal
Fatores de risco e co-morbidades
Impacto na saúde
Causas e mecanismos
Estilo de vida
Genética
Doenças
Bactérias
Tratamento
- Pessoas com IMC acima de 30 devem ser iniciadas num programa de dieta de redução calórica, exercício e outras intervenções comportamentais e estabelecer objetivos realístas de perda de peso.
- Se os objetivos não forem alcançados, terapia farmacêutica pode ser oferecida. O paciente deve ser informado da possibilidade de efeitos colaterais e da inexistência de dados sobre a segurança e eficácia de tais medicamentos no longo prazo.
- Terapia farmacêutica pode incluir sibutramina, orlistat, fentermina, dietilpropiona, fluoxetina e bupropiona. Para casos mais severos de obesidade, medicamentos mais fortes como anfetaminas e metanfetaminas podem ser usadas seletivamente (somente após consulta prévia ao seu medico responsável).
- Pacientes com IMC acima de 40 que não alcançam seus objetivos de perda de peso (com ou sem medicamentos) e que desenvolvem outras condições derivadas da obesidade, podem receber indicação para realizarem cirurgia bariátrica. O paciente deve ser informado dos riscos e potenciais complicações.
- Nesses casos, a cirurgia deve ser realizada em centros que realizam grande número desses procedimentos já que as evidências indicam que pacientes de cirurgiões que os realizam com frequência tendem a ter menos complicações no pós-cirúrgico.
- Medicina tradicional chinesa , a qual recorrendo a técnicas naturais milenares procura reequilibrar os elementos físicos. A Medicina Chinesa procura combater a obesidade em conjunto com a adoção de uma dieta equilibrada e saudável.
Epidemiologia
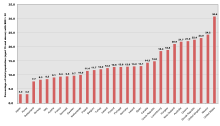 No Brasil e no mundo
No Brasil e no mundo
Notas e referências
- ↑ Pesquisa IBGE sobre obesidade [1]
- ↑ Monteiro CA, Conde W. A tendência secular da obesidade segundo estratos sociais: Nordeste e Sudeste do Brasil, 1975-1989-1997. Arq Bras Endocrinol Metab 1999; 43:186-94.
- ↑ Quetelet LAJ. (1871). Antropométrie ou Mesure des Différences Facultés de l'Homme. Brussels: Musquardt.
- ↑ World Health Organization Technical report series 894: "Obesity: preventing and managing the global epidemic.". Geneva: World Health Organization, 2000. PDF. ISBN 92-4-120894-5.
- ↑ Estudo liga bactérias intestinais a obesidade - O Estado de S.Paulo, 7 de março de 2010 (visitado em 7-3-2010)
- ↑ Obesidade duplicou em 30 anos.
- Organização Mundial da Sáude. Obesidade: prevenindo e controlando a epidemia global São Paulo: Editora Roca, 2004.
- National Health and Nutrition Examination Survey (NHANES). 2000 CDC Growth Charts: United States. www.cdc.gov/growthcharts.
- Cole TJ, Bellizzi MC, Flegal km, Dietz WH. Establishing a standard definition for child overweight and obesity worldwide: international survey. Br. Med. J. 2000; 320: 1–6.
- Monteiro CA, Mondini L, Souza ALM, Popkin B. Da desnutrição para a obesidade: a transição nutricional no Brasil. In: Monteiro CA, organizador. Velhos e Novos Males da Saúde no Brasil: a evolução do país e suas doenças. 2.ed. rev. e aumentada.- São Paulo: Hucitec, Nupens/USP; 2000. p. 247-55.
Ligações externas
- ABESO – Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica
- Obesidade.med.br
- Ministério da Saúde de Portugal - Informação sobre Obesidade
- Causas biológicas e sociais da obesidade - Reportagem
- Organização Mundial da Sáude – Páginas sobre obesidade (em inglês)
- Força Tarefa Internacional da Obesidade (em inglês)

Nenhum comentário:
Postar um comentário